टाइप 1 डायबिटीज
व्यापक अर्थों में समानार्थी:
मधुमेह मेलेटस, मधुमेह, किशोर मधुमेह, किशोर मधुमेह
अंग्रेज़ी: मधुमेह टाइप 1
परिचय
के लिए पुराना कार्यकाल टाइप 1 डायबिटीज पढ़ता है "किशोर मधुमेह“और इस तथ्य से आता है कि मुख्य रूप से बच्चों और किशोरों को पहली बार इस बीमारी का पता चलता है। यह नाम टाइप 1 मधुमेह अभी भी व्यापक रूप से उपयोग किया जाता है, लेकिन अप्रचलित माना जाता है क्योंकि अब यह ज्ञात है कि वयस्क आसानी से टाइप 1 मधुमेह विकसित कर सकते हैं।
टाइप 1 मधुमेह एक ऑटोइम्यून बीमारी है और यह इंसुलिन की पूर्ण कमी पर आधारित है। इसका मतलब यह है कि हार्मोन इंसुलिन, जो रक्त शर्करा के स्तर को विनियमित करने के लिए जिम्मेदार है, शरीर में पर्याप्त मात्रा में उत्पन्न नहीं होता है या उत्पन्न नहीं होता है। यह इस तथ्य की ओर जाता है कि प्रभावित लोगों में उच्च रक्त शर्करा का स्तर होता है। चीनी के बाद से (शर्करा) अब कोशिकाओं में रक्त द्वारा अवशोषित नहीं किया जाता है, अगली समस्या उत्पन्न होती है, अर्थात् कोशिकाओं में चीनी की कमी, जहां यह ऊर्जा आपूर्तिकर्ता के रूप में कमी है।
महामारी विज्ञान
जर्मनी में वर्तमान में लगभग 7 मिलियन लोग मधुमेह मेलेटस के साथ रह रहे हैं। हालांकि, उनमें से प्रत्येक 20 वें में केवल टाइप 1 मधुमेह है, जो लगभग 50,000 पीड़ितों से मेल खाता है।
95% पर, टाइप 1 मधुमेह अब तक बच्चों और किशोरों में सबसे आम चयापचय संबंधी बीमारी है। जर्मनी में, लगभग 21,000 से 24,000 बच्चे प्रभावित होते हैं। हर साल नए मामलों की दर लगभग 3 से 5% बढ़ जाती है।
विषय पर अधिक पढ़ें: बच्चों में मधुमेह
टाइप 1 डायबिटीज मेलिटस के कारण
मधुमेह के कई कारण हैं और कई कारकों को आमतौर पर एक व्यक्ति को वास्तव में टाइप 1 मधुमेह विकसित करने के लिए एक साथ आना पड़ता है। एक आनुवंशिक गड़बड़ी और विभिन्न पर्यावरणीय कारक दोनों हैं जो यहां महत्वपूर्ण भूमिका निभाते हैं।
लगभग सभी मधुमेह रोगियों में पाया जाने वाला एक आनुवंशिक कारक श्वेत रक्त कोशिकाओं की एक सतह विशेषता है। हालांकि, ऐसे स्वस्थ लोग भी हैं जिनकी कोशिकाओं पर समान विशेषता है। इस बीच, कम से कम 20 जीनों की पहचान की गई है जो टाइप 1 मधुमेह मेलेटस के विकास से जुड़े हैं। पर्यावरणीय कारक जो इस बीमारी के विकास से जुड़े साबित हुए हैं, उनमें विभिन्न वायरस (उदाहरण के लिए रूबेला, इको और हर्पीस वायरस) शामिल हैं, गाय के दूध की शुरुआती खपत या प्रोटीन लस।
इन कारकों की बातचीत का परिणाम शरीर की एक ऑटोइम्यून प्रतिक्रिया है। इसका मतलब है कि प्रतिरक्षा प्रणाली, यानी रक्षा प्रणाली, शरीर की अपनी संरचनाओं के खिलाफ हो जाती है, क्योंकि यह गलत तरीके से उन्हें विदेशी और खतरनाक के रूप में पहचानती है। टाइप 1 मधुमेह के मामले में, यह रक्षा प्रतिक्रिया अग्न्याशय की बी कोशिकाओं के खिलाफ निर्देशित होती है, जो इंसुलिन के उत्पादन के लिए जिम्मेदार होती हैं। कोशिकाओं की मृत्यु से एक पूरी तरह से इंसुलिन की कमी हो जाती है, जिससे रोग केवल तब ही प्रकट होता है जब केवल 10 से 20% कोशिकाएं अभी भी मौजूद हैं।
विषय पर अधिक पढ़ें: इंसुलिन का परित्याग
लक्षण
टाइप 1 मधुमेह का सबसे आम और लक्षण लक्षण एक है तेजी से वजन कम होना सबसे कम समय में। यह लगातार प्यास, लगातार और स्पष्ट पेशाब और संबंधित निर्जलीकरण की भावना के साथ है। ऐसा इसलिए है क्योंकि शरीर अब रक्त में एक निश्चित ग्लूकोज एकाग्रता से ऊपर मूत्र से सभी चीनी को अवशोषित करने में सक्षम नहीं है, जिसका अर्थ है कि अधिक उत्सर्जित होता है। इस उन्मूलन को सक्षम करने के लिए, पानी की बढ़ी हुई मात्रा को जोड़ना होगा, जो कि पेशाब करने की इच्छा और क्षतिपूर्ति प्यास को भी समझाता है। इन लक्षणों के दौरान या उसके तुरंत बाद होने पर विशेष रूप से सतर्क रहना चाहिए विषाणुजनित संक्रमण पाए जाते हैं।
रक्त शर्करा विनियमन को छोड़कर, जो है इंसुलिन शरीर के वसा संतुलन का भी एक महत्वपूर्ण हिस्सा है और सामान्य रूप से यह सुनिश्चित करता है कि कोशिकाओं में फैटी एसिड बरकरार रहे। एक कमी की स्थिति में, इसलिए रक्त में फैटी एसिड का एक बढ़ा हुआ संचय होता है, जो कि उनकी बड़ी मात्रा के कारण, काफी हद तक टूट नहीं सकता है और इसलिए तथाकथित किटोन निकायों में परिवर्तित हो जाता है। चूँकि वसायुक्त अम्ल और कीटोन दोनों ही अम्लीय संरचनाएँ हैं, रक्त अम्लीय हो जाता है (कीटोअसिदोसिस)। चूंकि शरीर का एसिड-बेस बैलेंस केवल बहुत मामूली उतार-चढ़ाव को सहन करता है, इसलिए एसिड की अधिकता से सभी चयापचय मार्गों की पटरी से उतर जाती है।
इसके सामान्य लक्षण भी हैं जैसे कि सरदर्द, मुश्किल से ध्यान देदृश्य गड़बड़ी और थकान, जो मुख्य रूप से शरीर की कोशिकाओं में शर्करा की कमी के कारण होते हैं।
सबसे खराब स्थिति में, एक प्रभावित व्यक्ति कीटोएसिडोटिक कोमा में गिर जाता है, जो कि जीवन के लिए खतरनाक स्थिति है।
लक्षण या मधुमेह की शिकायतहालांकि, ये केवल तब होते हैं जब मधुमेह का पता चला जाता है या दूसरों के बीच खराब व्यवहार किया जाता है उच्च रक्तचाप, दिल का दौरा, संवहनी रोग (विशेषकर के क्षेत्र में) रेटिना, क्या मधुमेह संबंधी रेटिनोपैथी और सबसे खराब स्थिति में अंधापन नेतृत्व कर सकते हैं), न्यूरोपैथी और वृक्कीय विफलता.
निदान

मधुमेह के निदान के कई तरीके हैं, जिनका उपयोग टाइप 1 और टाइप 2 मधुमेह दोनों में किया जाता है।
सबसे पहले, रक्त शर्करा के स्तर को मापा जाना चाहिए, जो उपवास करते समय सामान्य रूप से 110 मिलीग्राम / डीएल से नीचे होना चाहिए। यदि यह 126 मिलीग्राम / डीएल से अधिक है, तो मधुमेह मौजूद है।
विभिन्न प्रयोगशाला परीक्षण भी उपलब्ध हैं। सब से ऊपर, HbA1c की माप। यह एक मूल्य है जो हीमोग्लोबिन, रक्त कोशिकाओं में लाल वर्णक को प्रभावित करता है। आमतौर पर हीमोग्लोबिन का केवल एक बहुत छोटा अंश ग्लूकोज से जुड़ा होता है। जब रक्त में शर्करा की अधिकता होती है, जैसा कि मधुमेह के मामले में होता है, तो यह अनुपात हीमोग्लोबिन के सामान्य 4-6% से काफी अधिक बढ़ जाता है। चूंकि यह मूल्य पिछले कुछ हफ्तों के रक्त शर्करा के स्तर को दर्शाता है, यह न केवल निदान करने का एक अच्छा तरीका है, बल्कि यह भी जांचना है कि मधुमेह के लिए एक चिकित्सा सफल है या नहीं। यदि यह सामान्य सीमा में है, तो परिणामी क्षति की संभावना नहीं है।
इसके अलावा, मूत्र में चीनी या कीटोन बॉडी का माप है, जो स्वस्थ लोगों में एक निश्चित मूल्य से नीचे होना चाहिए। इंसुलिन के शरीर के स्वयं के उत्पादन का निर्धारण करने के लिए, तथाकथित सी-पेप्टाइड को रक्त में मापा जा सकता है। यह हमेशा अग्न्याशय द्वारा इंसुलिन के समान मात्रा में जारी किया जाता है, जिसका अर्थ है कि यह जारी किया गया है।
डायबिटीज का जल्दी पता लगाने का एक और तरीका है, शुगर स्ट्रेस टेस्ट करना। और अधिक जानकारी प्राप्त करें: ग्लूकोज टॉलरेंस टेस्ट - आपको क्या पता होना चाहिए!
टाइप 1 डायबिटीज की एक विशेष विशेषता ऑटोएंटीबॉडी भी है जो अग्न्याशय की बी कोशिकाओं के खिलाफ निर्देशित होती है। हालांकि, लगभग 80% मामलों में ये केवल पता लगाने योग्य हैं।
कई स्वप्रतिपिंडों की सूची और उनके कारण होने वाले नैदानिक चित्रों को पाया जा सकता है: स्वप्रतिपिंड
चिकित्सा
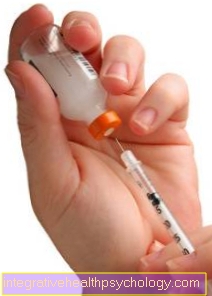
इस प्रकार की मधुमेह में, कृत्रिम रूप से आपूर्ति की गई इंसुलिन की मदद से इंसुलिन की कमी की भरपाई की जानी चाहिए। विभिन्न तैयारियां हैं जो मुख्य रूप से उनकी प्रभावशीलता की अवधि के संदर्भ में भिन्न होती हैं। एक तरफ, सामान्य इंसुलिन है, जो, हालांकि, कुछ हद तक कार्रवाई की शुरुआत को दर्शाता है, यही कारण है कि इसे भोजन के साथ एक निश्चित दूरी पर लिया जाता है और दूसरी ओर, इंसुलिन के एनालॉग होते हैं जिसमें इंसुलिन की संरचना को तेज और / या अधिक प्रभावी बनाने के लिए बदल दिया गया है। होने के लिए।
इस बारे में पढ़ें: रक्त शर्करा के लिए टेस्ट स्ट्रिप्स
इस थेरेपी को आजीवन करना पड़ता है क्योंकि यह इंसुलिन की कमी के कारण को समाप्त नहीं करता है। इसलिए यह महत्वपूर्ण है कि रोगियों को प्रशिक्षित करने के लिए इंसुलिन का इंजेक्शन लगाने में सक्षम हों। मधुमेह रोगियों को यह जानने की जरूरत है कि भोजन का सेवन उनके रक्त शर्करा के स्तर को कैसे प्रभावित करता है ताकि इंसुलिन की खुराक को तदनुसार समायोजित किया जा सके। जब तक वे इस पर ध्यान देते हैं, सामान्य वजन टाइप 1 मधुमेह रोगी पूरी तरह से सामान्य रूप से खा सकते हैं। आप हमारे विषय मधुमेह और पोषण को भी पढ़ सकते हैं
टाइप 2 मधुमेह में इस्तेमाल की जाने वाली ओरल एंटी-डायबिटिक दवाएं इस बीमारी में किसी काम की नहीं हैं, क्योंकि वे अग्न्याशय से इंसुलिन की रिहाई को प्रोत्साहित करने के लिए काम करती हैं, जो कि पूर्ण इंसुलिन की कमी के कारण टाइप 1 के साथ संभव नहीं है।
प्रोफिलैक्सिस:
दुर्भाग्य से, कोई निवारक उपाय नहीं हैं जो टाइप 1 मधुमेह के विकास को रोक सकते हैं।
सारांश
टाइप 1 डायबिटीज एक ऑटोइम्यून बीमारी है जो अक्सर बचपन या किशोरावस्था में शुरू होती है और इंसुलिन की पूर्ण कमी का पता लगाया जा सकता है। शरीर में रक्त शर्करा नियंत्रण में कमी के परिणामस्वरूप, रक्त और मूत्र में रक्त शर्करा का स्तर बढ़ जाता है, जिससे खराब प्रदर्शन, पेशाब में वृद्धि और प्यास की भावना होती है।
नियमित इंसुलिन या इंसुलिन एनालॉग्स के साथ एक अच्छी तरह से नियंत्रित उपचार के साथ, रोगी बमुश्किल प्रतिबंधित जीवन जी सकते हैं, जिससे यह ध्यान दिया जाना चाहिए कि वे वास्तव में कभी भी बीमारी से छुटकारा नहीं पा सकते हैं लेकिन इससे निपटने के लिए सीख सकते हैं।