सुधारात्मक अस्थिमज्जा
पर्याय
सुधारात्मक ऑस्टियोस्टोमी
परिभाषा
एक सुधारात्मक अस्थि-पंजर की उपस्थिति में समझा जाता है misalignments विभिन्न जोड़ों, एक दूसरे से एक या अधिक हड्डी के कनेक्शन का ढीला होना, भटकते हुए कुल्हाड़ियों का सुधार और हड्डी के कनेक्शन का फिर से जुड़ना।

उपयेाग क्षेत्र
जब भी यह महत्वपूर्ण हो जाता है, तब स्थैतिककरण का प्रदर्शन किया जाता है धुरी हिलती है तथा misalignments कई जगहों पर जोड़ कंकाल और एक आर्थोपेडिक-तकनीकी सुधार के रूप में splints या इन्सोल असफल रहा। कभी-कभी जटिल ऑपरेशन के लिए संकेत केवल तभी दिया जाता है जब रोगी की शिकायतों के साथ, उदा। दूर बैठने, बैठने और लेटने में दूरगामी ख़राब मुद्रा या प्रतिबंध। इसके अलावा, इस तरह के ऑपरेशन के लिए एक संकेत रोगी की ओर से अत्यधिक पीड़ित हो सकता है।
वहाँ हड्डी एक स्वस्थ अवस्था में कठोर होते हैं, मिसलिग्न्मेंट केवल बगल के जोड़ में अनियमित पहनने के कारण होते हैं। घुटनों के बल जैसे केवल जब अंदर के बारे में आते हैं घुटने का जोड़ बहुत दूर है और बाहर की तरफ दबाव बढ़ा है। इसलिए पैर की धुरी बहुत दूर है।
समायोजन ऑस्टियोटॉमी केवल तभी किए जाते हैं जब जोड़ों में बड़े बदलाव होते हैं और विकृतियां होती हैं। ज्यादातर मामलों में, ये गलतफहमी वर्षों में पैदा हुई हैं और इससे प्रभावित व्यक्ति को अपने रोजमर्रा के जीवन में और उसकी गतिविधियों में प्रतिबंधित किया गया है। रूपांतरण ऑस्टियोमॉमी सबसे आम हैं कमर, पर घुटना इसके साथ ही पैर की उंगलियों किया गया।
निदान
कार्यान्वयन के लिए संकेत द्वारा प्रदान किया गया है ओर्थपेडीस्ट। पूछताछ करके, वह पहले यह निर्धारित करता है कि एक निर्दिष्ट मिसलिग्न्मेंट कितने समय तक पहले से मौजूद है और कौन से गैर-ऑपरेटिव उपाय पहले से ही ले लिए गए हैं (इनसोल पहनना, आदि) यह शारीरिक परीक्षा के बाद कुल्हाड़ियों को मापने, कोण का निर्धारण और पैरों को मापने (पैर की उंगलियों) को मापने के लिए है। लंबाई।
हड्डी की स्थिति का एक उद्देश्य छाप पाने के लिए, हमेशा एक्स-रे इसी संयुक्त और हड्डियों, ज्यादातर दो विमानों में। इन एक्स-रे छवियों की मदद से, जिसमें कोण और कुल्हाड़ी भी खींची जाती हैं, ऑर्थोपेडिक सर्जन पहले से ऑपरेशन की योजना बना सकते हैं। प्रत्येक संकेत के बाद, रोगी को विस्तार से बताया जाता है और जिसके बारे में सूचित किया जाता है दुष्प्रभाव तथा जोखिम एक समायोजन ओस्टियोटमी शामिल है। रूपांतरण ऑस्टियोमॉमी आमतौर पर एक ऑपरेशन में किए जाते हैं। हालांकि, जटिल विकृति के मामले में, विकृति के पहले सुधार के बाद तथाकथित सुधार करना आवश्यक हो सकता है। बाहरी तय करनेवाला संलग्न होना चाहिए। ये धातु की छड़ें होती हैं जो शरीर के बाहर जुड़ी होती हैं और क्रॉस ब्रेकिंग द्वारा छोटे छिद्रों के माध्यम से हड्डी या जोड़ से जुड़ी होती हैं। कुछ हफ्तों के बाद, एक दूसरा ऑपरेशन किया जाता है जिसमें फ्रेम और क्रॉस ब्रेसेस को फिर से हटा दिया जाता है।
नियुक्ति के साथ डॉ। Gumpert?

मुझे आपकी सलाह पर खुशी होगी!
मैं कौन हूँ?
मेरा नाम डॉ। निकोलस गम्परट। मैं आर्थोपेडिक्स का विशेषज्ञ हूं और का संस्थापक हूं।
मेरे काम के बारे में नियमित रूप से विभिन्न टेलीविजन कार्यक्रम और प्रिंट मीडिया रिपोर्ट। एचआर टेलीविजन पर आप मुझे "हेलो हेसेन" पर हर 6 हफ्ते में देख सकते हैं।
लेकिन अब पर्याप्त संकेत दिया गया है ;-)
आर्थोपेडिक्स में सफलतापूर्वक इलाज करने में सक्षम होने के लिए, एक संपूर्ण परीक्षा, निदान और चिकित्सा इतिहास की आवश्यकता होती है।
विशेष रूप से हमारे बहुत ही आर्थिक दुनिया में, आर्थोपेडिक्स की जटिल बीमारियों को अच्छी तरह से समझ लेने के लिए पर्याप्त समय नहीं है और इस प्रकार लक्षित उपचार शुरू किया जाता है।
मैं "क्विक नाइफ़ पुलर्स" के रैंक में शामिल नहीं होना चाहता।
किसी भी उपचार का उद्देश्य बिना सर्जरी के उपचार है।
कौन सी थेरेपी दीर्घकालिक में सर्वोत्तम परिणाम प्राप्त करती है यह सभी जानकारी के बाद ही निर्धारित किया जा सकता हैपरीक्षा, एक्स-रे, अल्ट्रासाउंड, एमआरआई, आदि।) मूल्यांकन किया गया।
तुम मुझे पाओगे:
- लुमेडिस - आर्थोपेडिक सर्जन
कैसरस्ट्रैस 14
60311 फ्रैंकफर्ट मुख्य है
आप यहां अपॉइंटमेंट ले सकते हैं।
दुर्भाग्य से, वर्तमान में केवल निजी स्वास्थ्य बीमाकर्ताओं के साथ नियुक्ति करना संभव है। मैं आपसे समझने की आशा करता हूँ!
अपने बारे में अधिक जानकारी के लिए, लुमेडिस - आर्थोपेडिस्ट देखें।
चिंता
के फौरन बाद शल्य चिकित्सा निश्चित रूप से प्रभावित संयुक्त होना चाहिए बख्शा और अभी के लिए स्थिर जब तक नव शामिल हड्डी के छोर फिर से एक ठोस अवस्था में नहीं होते। आराम की यह अवधि संयुक्त और प्रदर्शन किए गए ऑपरेशन के आधार पर भिन्न हो सकती है 6- 12 सप्ताह पिछले। यह नियमित रूप से आवश्यक है एक्स-रे उपचार की प्रक्रिया की निगरानी करने के लिए और यदि आवश्यक हो, फिर से हस्तक्षेप करने में सक्षम होने के लिए संचालित संयुक्त।
सफलता की संभावना
प्रभावित संयुक्त और प्रदर्शन किए गए ऑपरेशन के आधार पर सफलता की संभावना बहुत भिन्न होती है। पर घुटने या हिप टीईपी एक ही समय में किए गए कुल्हाड़ियों और लंबाई का सुधार ज्यादातर होता है बिना किसी जटिलता के और इसे और सुधारने की आवश्यकता नहीं है। हालांकि, यह ध्यान दिया जाना चाहिए कि एक तरफा TEP संचालन अक्सर एक का नेतृत्व करते हैं अनुचित लोडिंग दूसरे पैर में, जिसके कारण मिसलिग्न्मेंट भी हो सकते हैं। इस कारण से, कूल्हे या घुटने के टीईपी को प्रत्यारोपित करने के वर्षों बाद, विपरीत पक्ष आमतौर पर संचालित होता है। सफलता की संभावना एक के साथ हॉलक्स वाल्गस ओस्टियोटॉमी कम सफल है। ऑपरेशन के बाद मरीजों को ठीक से चलने में अक्सर महीनों लग जाते हैं। यदि गलत लोड अभी भी मौजूद है, तो हॉलक्स वाल्गस फिर से विकसित हो सकता है। इसके अलावा, हड्डियों को बड़े पैर की हड्डी के ओस्टियोटमी के बाद हटा दिया जाता है, जिसके परिणामस्वरूप ए पैर की अंगुली छोटी और चलने और खड़े होने में अस्थिरता हो सकती है। अंततः, पोस्टऑपरेटिव कैरियर को विशेष माना जाता है दर्दनाक रोगी द्वारा वर्णित।
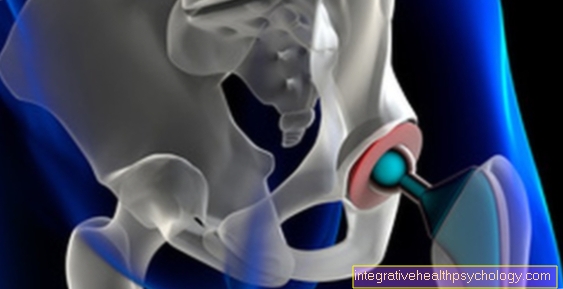
कूल्हे की रिपोटिंग ओस्टियोटमी
में सुधार ऑपरेशन कमर अपेक्षाकृत कम ही अकेले प्रदर्शन किया जाता है। यह ऑपरेशन केवल तब किया जाता है जब जांघ बहुत गलत तरीके से पेश की जाती है। हालांकि, रूपांतरण ऑस्टियोमॉमी बहुत अधिक सामान्य हैं दाखिल करना एक कूल्हों का पूर्ण प्रतिस्थापन किया गया। अगर एक ब्रेक है ऊरु गर्दन एक गिरावट या संयुक्त विनाश के बाद हिप आर्थ्रोसिस एक हिप रिप्लेसमेंट इम्प्लांटेशन का संकेत बनाया जा सकता है। इस ऑपरेशन के दौरान, प्रोस्थेसिस सामग्री डालने के बाद लगभग सभी मामलों में पैर की लंबाई में धुरी सुधार और सुधार किए जाते हैं। इसके दो मुख्य कारण हैं: एक तरफ, आप कर सकते हैं पैर की लंबाई का अंतरजिसके कारण रोगी को वर्षों से खराब मुद्रा में अपेक्षाकृत आसानी से ठीक किया जा सकता है (कूल्हे का प्रतिस्थापन केवल थोड़ा सुधारा या फिर ठीक किया गया ताकि पैर की धुरी फिर से सही तरीके से चले), दूसरी ओर, एक हिप प्रोस्थेसिस डालने के बाद, पैर की धुरी और पैर की लंबाई का अहसास होता है। इस ऑस्टियोसिंथेसिस प्रक्रिया के साथ, कुल्हाड़ियों को कई सेमी तक बाईं या दाईं ओर स्थानांतरित किया जा सकता है और पैर की लंबाई को तदनुसार ठीक किया जा सकता है।
घुटने के ओस्टियोटॉमी को दोहराते हुए
पर भी घुटना यह इतना है कि एक ऑपरेटिव ओस्टियोटमी केवल गंभीर विकृतियों के मामले में किया जाना है। ज्यादातर, हालांकि, एक आरोपण के बाद कुल घुटने का प्रतिस्थापनजिसमें पैर की कुल्हाड़ियों और पैर की लंबाई को ठीक किया जा सकता है। यह नहीं भूलना चाहिए कि गंभीर गलतफहमियों के मामले में अनिवार्य रूप से एक है जोड़बंदी इसी संयुक्त में मौजूद है, ताकि गंभीर मामलों में एंडोप्रोस्थैसिस डालने के लिए लगभग हमेशा आवश्यक हो।
आगे के संकेत:
वर्षों में विकसित हुए जोड़ों के गलत अनुमानों के अलावा, जोड़ों की जन्मजात गलतियां भी एक रूपांतरण ओस्टियोटमी के लिए एक संकेत हैं। कुछ हद तक दुर्लभ संकेत दुर्घटनाओं के बाद रूपांतरण ओस्टियोटॉमी है। हालांकि, गंभीर अस्थि भंग के बाद मामूली अक्ष सुधार, उदाहरण के लिए, सामान्य हैं।
निचले पैर का सुधारात्मक अस्थिमज्जा का प्रदाह
निचले पैर के क्षेत्र में समायोजन osteotomies हमेशा एक ऑपरेटिव चिकित्सा पद्धति के रूप में माना जाता है अगर पैर की विकृति का सुधार (अगर एक/ घुटनों के बल असमान रूप से चंगा अस्थि भंग या जन्मजात विकृति के कारण)।
एक्सिस मिसलिग्न्मेंट जो अधिक समय तक मौजूद रहते हैं, घुटने के जोड़ में गलत भार पैदा कर सकते हैं, जो कि पाठ्यक्रम में घुटने का कार्टिलेज और इस तरह एक दर्दनाक घुटने के पुराने ऑस्टियोआर्थराइटिस नेतृत्व करने में सक्षम होना।
पुराने ऑस्टियोआर्थराइटिस के उन्नत चरण में एक कृत्रिम घुटने के संयुक्त प्रतिस्थापन से बचने या देरी करने के लिए, एक रूपांतरण ओस्टियोटॉमी किया जा सकता है खटखट घुटनों का सुधार या एक विकल्प के रूप में पैरों को झुकाएं।
ऑपरेशन के दौरान, जो सामान्य संज्ञाहरण के तहत होता है, द पिंडली की हड्डी विपरीत हड्डी के किनारे के पार घुटने के जोड़ के पास देखा और वांछित या परिकलित अक्ष स्थिति तक पहुंचने तक एक और कदम में सामने आया। यह स्थिति तब शिकंजा और प्लेटों के साथ तय की जाती है और यदि आवश्यक हो, तो देखा गया अंतर शरीर की हड्डी की सामग्री से भरा होता है (ज्यादातर इलियाक शिखा से) भरा हुआ।
ऑपरेशन के बाद, संचालित पैर को लगभग 6 सप्ताह के लिए केवल आंशिक रूप से लोड किया जा सकता है, धातु की प्लेट को लगभग एक साल बाद हटा दिया जाता है।
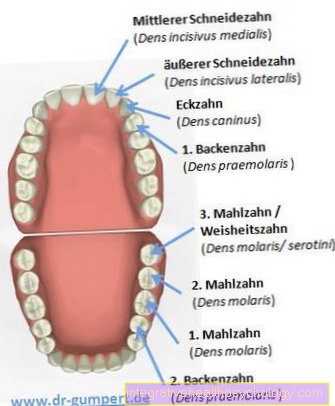
पैर की उंगलियों के अस्थिमज्जा को बदलें
पैर की उंगलियों के अक्षों का सुधार किया जाता है बार बार किया गया। कारण ज्यादातर तथाकथित हैं पैरों की उंगली का मुड़ना (हॉलक्स वाल्गस), जिसमें बड़े पैर की अंगुली की सी-आकार की विकृति है। कारण अक्सर जूते हैं जो बचपन में बहुत छोटे पहने जाते थे। उन्नत हॉलक्स वाल्गस के साथ, मरीज आमतौर पर एक की शिकायत करते हैं अस्थिरता दौड़ते समय पूरे पैर में, आगे दर्द जब चलती है। ये इस तथ्य के कारण होते हैं कि एक संयुक्त में एक मिसलिग्न्मेंट हमेशा इसके साथ आता है गठिया पहनने और आंसू जुड़े हुए हैं।
कॉस्मेटिक कारण भी अक्सर पैर की अंगुली के ओस्टियोटमी होने के निर्णय में योगदान करते हैं। जो ऑपरेशन के दौरान हुआ सामान्य संवेदनाहारी बाहर किया जाता है, पैर की दो हड्डियों को जोड़ने वाले जोड़ के बिंदु पर अलग किया जाता है। समय और विकृति की प्रगति के दौरान, हड्डियों के छोर विकृति के लिए अनुकूल हो गए हैं और हड्डियों के अंतिम किनारों को कुटिल रूप से "दायर" किया गया है। इन टेढ़े-मेढ़े धब्बों को एक आरे से सीधा किया जाता है ताकि दोनों हड्डियाँ फिर से एक दूसरे से सीधी हों। फिर पैर की अंगुली को पूरी स्थिति में एक सीधी स्थिति में लाया जाता है। तारों यह सुनिश्चित करने के लिए पेश किया जाता है कि पैर की अंगुली अभी भी अस्थिर है। फिर घाव बंद हो जाते हैं। तारों को कुछ हफ्तों के बाद हटा दिया जाता है, जब नई हड्डी के छोर संयुक्त में फिर से जुड़ जाते हैं।
जबड़े की अस्थिभंग बदलें
जबड़े का रूपांतरण ओस्टियोटमी निचले और ऊपरी जबड़े के स्थितीय संबंध में ऑपरेटिव परिवर्तन का मतलब समझा जाता है, जिससे जबड़े का केवल एक हिस्सा (या तो कम या ऊपरी जबड़े) या जबड़े के दोनों हिस्सों की स्थिति बदल जाती है।
रूपांतरण ओस्टियोटॉमी को हमेशा सर्जिकल-चिकित्सीय प्रक्रिया के रूप में माना जा सकता है अगर प्रभावित व्यक्ति के पास उच्चारण होता है जबड़ा मिसलिग्न्मेंट वर्तमान (डिस्गनेतिया; जबड़े और दांत आदर्श से विचलित होते हैं: उदा। खुला काटो, overbite आदि) जिसे पारंपरिक रूढ़िवादी उपायों द्वारा ठीक नहीं किया जा सकता है।
सर्जिकल प्रक्रिया आमतौर पर एक जाती है रूढ़िवादी प्रारंभिक चरण अग्रिम में 6-18 महीने और साथ ही किसी भी ज्ञान दांत को हटाने। सुधारात्मक अस्थिमज्जा में ही है सामान्य संवेदनाहारी बाहर किया जाता है और स्टेशन पर कई दिनों के प्रवास के साथ होता है।
निचले और / या ऊपरी जबड़े की स्थिति को बदलने के लिए, उन्हें पहले ऑपरेशन के दौरान चेहरे की खोपड़ी से अलग किया जाना चाहिए, फिर स्क्रू और प्लेट्स के साथ वांछित स्थिति में फिर से तय किया जाना चाहिए।
ऑपरेशन के बाद, एक और रूढ़िवादी उपचार चरण आमतौर पर किया जाता है, जिसका उपयोग दांतों की स्थिति को ठीक करने के लिए किया जाता है। अंततः स्थायी रूप से सुरक्षित दांत और जबड़े की स्थिति प्राप्त करने के लिए, तथाकथित अनुचर (तारों) ऊपरी और निचले incenders के पीछे से चिपके।
एक बार जब हड्डी ठीक हो जाती है, तो एक और सर्जिकल प्रक्रिया में शिकंजा और प्लेटें हटा दी जाती हैं।
सारांश
रिवर्सल ओस्टियोमिज़ी हैं सुधार संचालन कंकाल में जोड़ों, जो आवश्यक हो सकते हैं यदि तकनीकी आर्थोपेडिक उपाय जैसे कि इनसोल्स कोई सुधार नहीं लाते हैं या यदि मिसलिग्न्मेंट इतने गंभीर हैं कि वे बंद हो जाते हैं दर्द और मजबूत करने के लिए हानि रोगी का। सबसे बड़ा पैर की अंगुली की सबसे आम repeoting osteotomies (Hallux वलगस) और के हिस्से के रूप में हिप या घुटने TEP आरोपण.
एक नियम के रूप में, रूपांतरण ऑस्टियोटॉमी को इस तरह से किया जाता है कि गलत हड्डियों को एक संयुक्त से एक दूसरे से अलग किया जाता है। मिसलिग्न्मेंट के कारण झुके हुए किनारों को एक आरे से सीधा किया जाता है और नए काज किनारों को फिर से एक साथ रखा जाता है। उसके बाद, संयुक्त के लिए होना चाहिए 6-12 सप्ताह स्थिर होना। लोड बिल्ड-अप को धीरे-धीरे बाहर किया जाना चाहिए। ओस्टियोटॉमी के संकेत के माध्यम से किया जाता है अक्ष और कोण माप रोगी पर रखा गया।
इसके अलावा, उपयुक्त एक्स-रे जिसमें ठीक किए जाने वाले कुल्हाड़ियों को फिर से खींचा जाता है। ज्यादातर मामलों में, सुधारात्मक अस्थि-पंजर एक-बंद प्रक्रियाओं में किया जाता है। हालांकि, गंभीर विकृति अक्सर दो हस्तक्षेप की आवश्यकता होती है। पहली प्रक्रिया एक तथाकथित है fixator बाहरी रूप से पैर के बाहर से जुड़ा हुआ है, जिससे नव निर्मित धुरी की वृद्धि हुई स्थिरता होनी चाहिए। इन धातु की छड़ों को फिर कुछ हफ्तों के लिए छोड़ दिया जाता है और फिर एक दूसरे ऑपरेशन में फिर से निकाल दिया जाता है। एक रूपांतरण ओस्टियोटॉमी के बाद, पाठ्यक्रम और सुधारात्मक सर्जरी की आवश्यकता को एक नियंत्रण एक्स-रे के माध्यम से जांचना चाहिए। सफलता की संभावना एक समायोजन ओस्टियोटमी बहुत भिन्न होता है। एक हॉलक्स वाल्गस ओस्टियोटॉमी को अधिक ज़ोरदार माना जाता है, जबकि टीईपी आरोपण के बाद ओस्टोटोमिस कम समस्याग्रस्त हैं।